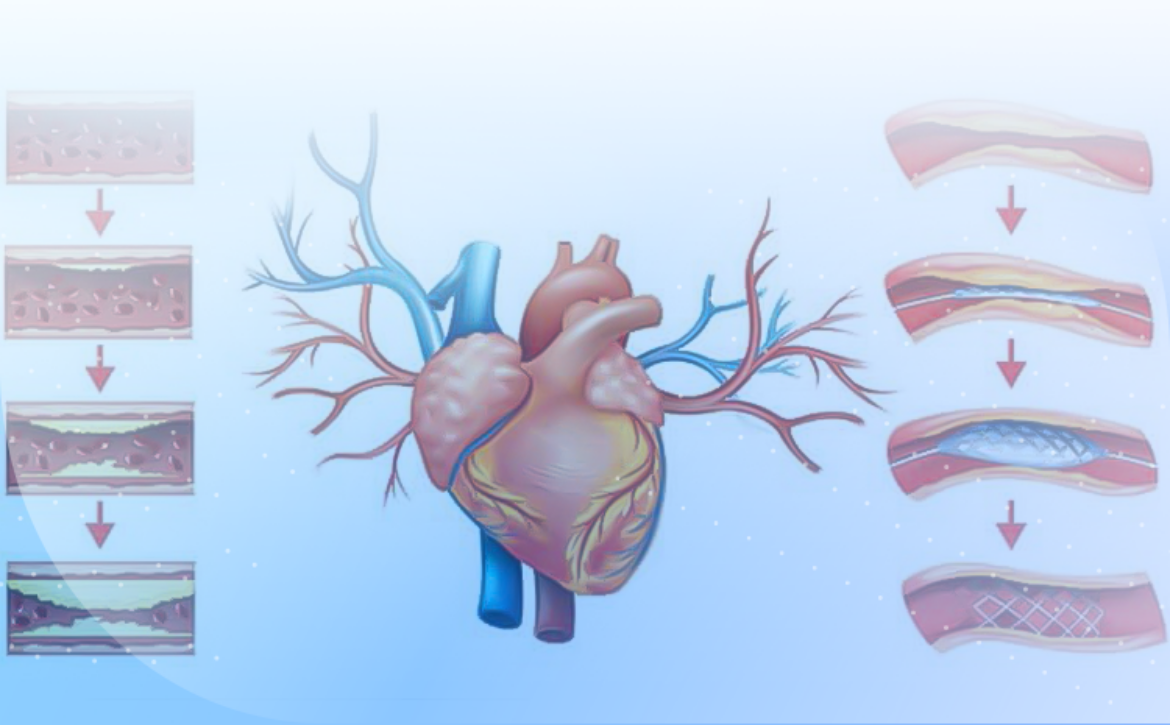
آنژوپلاستی چیست؟
آنژیوپلاستی یک روش پزشکی است که برای باز کردن عروق خونی باریک یا مسدود شده، به ویژه در قلب، استفاده میشود. این روش به طور عمده برای درمان بیماریهای قلبی عروقی، مانند بیماری عروق کرونر قلب (CAD) به کار میرود.
۱. تاریخچه
آنژیوپلاستی برای اولین بار در سال ۱۹۷۷ توسط دکتر آندره گراف، یک پزشک قلب، معرفی شد. از آن زمان، این روش به طور گستردهای در درمان مشکلات عروقی استفاده شده و پیشرفتهای زیادی در تکنولوژی و تکنیکهای آن انجام شده است.
۲. روش انجام آنژیوپلاستی
آنژیوپلاستی معمولاً به صورت زیر انجام میشود:
- آمادهسازی: بیمار معمولاً تحت بیحسی موضعی قرار میگیرد و ممکن است آرامبخش نیز دریافت کند.
- دسترسی به عروق: یک کاتتر (لوله نازک و انعطافپذیر) از طریق یک عروق خونی در دست یا پا وارد بدن میشود و به سمت عروق کرونر هدایت میشود.
- تصویربرداری: با استفاده از اشعه ایکس و ماده کنتراست، پزشک میتواند وضعیت عروق را مشاهده کند.
- باز کردن عروق: یک بالون کوچک در انتهای کاتتر به محل تنگی یا انسداد میرسد و با باد شدن، عروق را باز میکند. در بسیاری از موارد، یک استنت (لوله مشبک) نیز در محل تنگی قرار داده میشود تا از بازگشت تنگی جلوگیری کند.
۳. مزایا و معایب
مزایا:
- بهبود جریان خون به قلب
- کاهش علائم بیماری قلبی مانند درد قفسه سینه
- بهبود کیفیت زندگی
معایب:
- عوارض جانبی مانند خونریزی، عفونت یا واکنش به ماده کنتراست
- احتمال بازگشت تنگی عروق
۴. پس از آنژیوپلاستی
بیماران معمولاً پس از انجام آنژیوپلاستی نیاز به مراقبتهای خاصی دارند. این شامل مصرف داروهای رقیقکننده خون، تغییرات در سبک زندگی و پیگیری منظم با پزشک است.
۵. نتیجهگیری
آنژیوپلاستی یک روش مؤثر برای درمان مشکلات عروقی است که میتواند به بهبود کیفیت زندگی بیماران کمک کند. با این حال، مانند هر روش پزشکی دیگری، نیاز به ارزیابی دقیق و مشاوره با پزشک متخصص دارد.